Enfermedades como la arteriosclerosis y angina de pecho son debidas a las altas concentraciones de colesterol que se acumulan y depositan en las paredes de las arterias, disminuyendo su elasticidad y reduciendo su diámetro. Y como consecuencia disminuye el flujo sanguíneo a través de los vasos afectados y, por lo tanto, la cantidad de sangre que llega a los órganos que irrigan.
Estas disminuciones de aporte sanguíneo al corazón, con frecuencia es el resultado de estos trastornos vasculares, las cuales se presentaran a continuación.
Arterioesclerosis
Se refiere a un endurecimiento de arterias de mediano y gran calibre. Es una enfermedad degenerativa caracterizada por el estrechamiento de las arterias. Las paredes arteriales se van depositando lípidos, células fibrosas, células musculares, cristales de colesterol y depósitos de calcio, que forman placas de ateroma (se denominan así las placas que originan esta enfermedad) y poco a poco obstruyen las arterias.
Esta enfermedad se desarrolla lentamente y sus alteraciones morfológicas pueden surgir a edades tempranas. Es una enfermedad que se observa con mayor frecuencia en personas mayores de 45 años y es más común en hombres. Después de la menopausia, las mujeres también tienen el mismo riesgo que los hombres.
- Enfermedad arterial coronaria
- Infarto cerebral
- Angina abdominal (dolor) e infarto intestinal (coágulo de sangre en los intestinos)
- Aterosclerosis de las extremidades. La disminución del flujo sanguíneo en las piernas puede llevar a claudicación intermitente
- Otras enfermedades como aneurismas aórticos.
Causas
Se debe a que se depositan grasas en las paredes de los vasos. En la mayoría de los tipos de arteriosclerosis, se estima que ciertos trastornos del tejido conjuntivo puedan ser factores de iniciación que, sumados a factores de riesgo como la hipertensión, promuevan la más frecuente aparición de arteriosclerosis en algunos grupos de individuos.
- Sexo
- Edad
- Antecedentes familiares
- Tabaquismo
- Diabetes
- Obesidad
- Hipertensión arterial
- Diabetes
Tipos de arteriosclerosis.
Arteriosclerosis obliterante: Es una enfermedad de los vasos sanguíneos que lleva al estrechamiento y endurecimiento de las arterias que irrigan las piernas y los pies, frecuente en adultos mayores de 55 años.
Esclerosis de Monckeberg: poco frecuente, vista especialmente en personas ancianas, y que afecta generalmente a las arterias de la glándula tiroides y del útero y rara vez se presenta estrechamiento de la luz arterial.
Arteriosclerosis hialina o nefrosclerosis: se refiere al engrosamiento de las paredes de las arterias por depósito de material hialino (vidrio), visto generalmente en pacientes con patologías renales y diabéticos.
Esclerosis de la vejez: en la que se observa naturalmente una remodelación de las grandes arterias a medida que aumenta la edad, caracterizada por rigidez arterial y que se asocia con hipertensión sistólica.
Signos y síntomas
 Frecuentemente no hay síntomas hasta que la aterosclerosis está en etapas avanzadas. Los síntomas dependen del sitio en que se localiza la disminución del flujo y la gravedad de la enfermedad.
Frecuentemente no hay síntomas hasta que la aterosclerosis está en etapas avanzadas. Los síntomas dependen del sitio en que se localiza la disminución del flujo y la gravedad de la enfermedad.- Puede haber calambres musculares si están alteradas las arterias de las piernas.
- Angina pectoris (angina de pecho) o un ataque cardiaco si se dañan las arterias del corazón.
- Infarto cerebral o ataques isquémicos transitorios si se alteran las arterias del cuello y el cerebro.
- Calambres abdominales o dolor si se alteran las arterias del abdomen.
Diagnostico
- Evaluación de los antecedentes familiares y personales.
- Valoración del sonido del corazón y del flujo sanguíneo por las arterias (sobre todo las carótidas y las arterias renales) con el uso de un estetoscopio.
- Toma de presión arterial con el uso de un aparato llamado esfingomanómetro.
- Perfil de lípidos.
- Prueba de esfuerzo cardiaco: permitir la evaluación de la función del corazón durante el ejercicio.
- Dúplex carotídeo: Procedimiento en el que se realiza un ultrasonido en el cuello para buscar coágulos de sangre, acumulación de placa de ateroma u otros problemas con el flujo sanguíneo en las arterias carótidas (las cuales llevan sangre al cerebro).
- Estudio Doppler. Procedimiento en el que se realiza un ultrasonido que permite estudiar el flujo de los vasos sanguíneos
- Resonancia magnética: Consiste en obtener imágenes en cortes transversales o tridimensionales, en las cuales se puede observar el tamaño, forma y composición de un ateroma.
- Arteriografía: Se utiliza para visualizar las arterias en el cerebro, corazón, pulmón, riñón, brazos y piernas. permitiendo observar si existe algún bloqueo o estrechamiento en alguna arteria causado por la aterosclerosis.
Tratamiento
- Medicamentos para controlar la hipertensión, la diabetes y el alto nivel de colesterol en la sangre, cuando la dieta no han ayudado a reducirlo.

- Medicamentos para aliviar los síntomas derivados de la estrechez de los vasos sanguíneos, entre los que se encuentran la nitroglicerina, los beta bloqueadores o los bloqueadores de los canales de calcio para controlar el dolor de pecho y dosis bajas de ácido acetilsalicílico para reducir el riesgo de coágulos sanguíneos. Si los fármacos no surten efecto, se recomienda la cirugía para desbloquear las arterias dañadas.
Prevención
- No fumar
- Comer de manera saludable. Poca grasa, dieta con alto contenido de fibra.
- Mantener un peso adecuado para su estatura y su edad.
- Hacer ejercicio en forma regular.
- Controlar la diabetes
- Controlar la presión arterial alta (hipertensión)
- Controlar los niveles de colesterol

Angina de pecho
La angina de pecho (angor pectoris), es un dolor, generalmente de carácter opresivo, en el torax, ocasionado por insuficiente aporte de sangre (oxígeno) a las células del músculo del corazón. La angina no es un ataque cardiaco, cuando se presenta un ataque cardiaco, una parte del corazón recibe poco oxígeno o nada durante un largo periodo y una porción del músculo muere. La angina es causada por una falta temporal de oxígeno en el corazón y no causa daño permanente. Sin embargo, si la angina no es tratada, puede presentarse un ataque cardiaco.
- Causas
La angina aparece cuando las arterias coronarias se estrechan demasiado y no pueden aportar bastante sangre al corazón debido a la acumulación de grasa, colesterol y otras sustancias que forman placas de ateroma. La razón más común de que se estrechen es la ateroesclerosis.
- Factores de riesgo
- Aumento de la presión arterial
- Diabetes
- Tabaquismo
- Altos niveles de colesterol
- Obesidad
- Antecedentes familiares de enfermedad cardiaca

Tipos de anginas de pecho.
 Angina estable: Describe episodios de molestia torácica que en general son predecibles. Suelen presentarse cuando una persona está haciendo ejercicio, o bajo estrés mental o emocional. La angina estable de manera habitual se alivia con reposo y/o nitroglicerina.
Angina estable: Describe episodios de molestia torácica que en general son predecibles. Suelen presentarse cuando una persona está haciendo ejercicio, o bajo estrés mental o emocional. La angina estable de manera habitual se alivia con reposo y/o nitroglicerina.Angina inestable: Es el dolor torácico que no puede predecirse cuándo va a aparecer y generalmente se presenta al reposo. La angina inestable es un importante factor de riesgo para ataque cardiaco, arritmias cardiacas graves o muerte súbita y debe tratarse como una emergencia.
Angina variante (angina de Prinzmetal)
La angina variante es poco frecuente. Por lo general se presenta cuando la persona está en reposo; el dolor puede ser intenso. Casi siempre sucede entre la medianoche y las primeras horas de la mañana. Este tipo de angina se puede aliviar con medicinas.
Angina microvascular
La angina microvascular puede ser más grave y durar más que otros tipos de angina. Es posible que no se alivie con medicinas. Este tipo de angina puede ser un síntoma de la enfermedad coronaria microvascular.
Signos y síntomasLas personas pueden tener sensación de opresión o pesantez, molestia, adormecimiento, ardor, o dolor que aplasta, que generalmente se siente detrás del esternón. Algunas personas pueden sentir molestia en los hombros, brazos, cuello, mandíbula, dientes o la espalda. Otros pueden tener sensación de indigestión.
La angina se siente diferente en hombres y mujeres. Muchas veces las mujeres llegan con sensación de ardor en el abdomen, parte superior del estómago, mareo y sudoración en vez de dolor torácico. Probablemente no reconozcan estos síntomas como signos de alarma y retrasen su consulta médica.
Diagnóstico
Deben realizarse varias pruebas como un electrocardiograma para observar la conducción eléctrica y el ritmo del corazón. Además debe evaluarse la sobrecarga en el corazón durante el ejercicio mediante una prueba de estrés. También puede hacerse una cateterización cardiaca. Esta es una prueba en la que se introduce un pequeño tubo en la arteria para llegar a las arterias del corazón y se inyecta una sustancia –llamada medio de contraste- para evaluar qué tanto está irrigado el corazón.
Deben realizarse varias pruebas como un electrocardiograma para observar la conducción eléctrica y el ritmo del corazón. Además debe evaluarse la sobrecarga en el corazón durante el ejercicio mediante una prueba de estrés. También puede hacerse una cateterización cardiaca. Esta es una prueba en la que se introduce un pequeño tubo en la arteria para llegar a las arterias del corazón y se inyecta una sustancia –llamada medio de contraste- para evaluar qué tanto está irrigado el corazón.
 Tratamiento
TratamientoLa angina puede tratarse con nitroglicerina u otros medicamentos como la aspirina, beta-bloqueadores o bloqueadores de los canales del calcio. El tratamiento más efectivo para reducir la angina es una combinación de medicamentos, practicar un estilo de vida saludable y cirugía o angioplastía cuando los médicos lo consideren necesario.
- Ejercicio regular moderado
- Dieta rica en frutas frescas, verduras y baja en grasas
- Limitar el consumo de alcohol
- Mantenerse en el peso ideal
- No fumar
Accidente cerebrovascular
Es una interrupción del suministro de sangre a cualquier parte del cerebro y, algunas veces, se le denomina "ataque cerebral" (derrame cerebral).
Causas
Un accidente cerebrovascular sucede cuando el flujo sanguíneo a una parte del cerebro se interrumpe debido a que un vaso sanguíneo en dicho órgano se bloquea o se rompe.
Si se detiene el flujo sanguíneo durante más de unos pocos segundos, el cerebro no puede recibir sangre y oxígeno. Las células cerebrales pueden morir, causando daño permanente.
Hay dos tipos principales de accidente cerebrovascular: accidente cerebrovascular isquémico y accidente cerebrovascular hemorrágico.
- Accidente cerebrovascular isquémico
El accidente cerebrovascular isquémico ocurre cuando un vaso sanguíneo que irriga sangre al cerebro resulta bloqueado por un coágulo de sangre. Esto puede suceder de dos maneras:
Se puede formar un coágulo en una arteria que ya está muy estrecha, lo cual se denomina trombo. Si bloquea la arteria completamente, se denomina un accidente cerebrovascular trombótico.
Un coágulo se puede desprender desde otro lugar en los vasos sanguíneos del cerebro o alguna parte en el cuerpo y subir hasta el cerebro para bloquear una arteria más pequeña. Esto se denomina embolia y causa un accidente cerebrovascular embólico.
- Accidente cerebrovascular hemorrágico:
Un accidente cerebrovascular hemorrágico ocurre cuando un vaso sanguíneo en parte del cerebro se debilita y se rompe, provocando que la sangre se escape hacia el cerebro. Algunas personas tienen defectos en los vasos sanguíneos del cerebro que hacen que esto sea más probable. El flujo de sangre después de la ruptura del vaso sanguíneo causa daño a las células cerebrales.
- Riesgos del accidente cerebrovascular:
La hipertensión arterial es el factor de riesgo número uno para accidentes cerebrovasculares. Los siguientes factores también incrementan el riesgo:
-Fibrilación auricular
- Diabetes
- Antecedentes familiares de la enfermedad
- Colesterol alto
- Aumento de la edad
Pruebas y exámenes
Se debe llevar a cabo un examen físico y neurológico completo. El médico:
- Verificará si hay problemas con la visión, el movimiento, la sensibilidad, los reflejos, la comprensión y el habla. El médico y las enfermeras repetirán este examen con el tiempo para ver si el accidente cerebrovascular está empeorando o mejorando.
- Auscultará para ver si hay un ruido anormal, llamado "soplo", al usar un estetoscopio para escuchar las arterias carótidas en el cuello. Un soplo es causado por flujo sanguíneo turbulento.Revisará y evaluará la presión arterial, la cual puede estar alta.
Los exámenes le pueden ayudar al médico a determinar el tipo, la localización y la causa del accidente cerebrovascular y descartar otros trastornos que pueden ser responsables de los síntomas.
 - Una tomografía computarizada del cerebro a menudo se realiza poco después del comienzo de los síntomas del accidente cerebrovascular. Asimismo, se puede hacer una resonancia magnética del cerebro en lugar o después de ésta.
- Una tomografía computarizada del cerebro a menudo se realiza poco después del comienzo de los síntomas del accidente cerebrovascular. Asimismo, se puede hacer una resonancia magnética del cerebro en lugar o después de ésta.- Se puede realizar una angiografía por resonancia magnética (ARM) o angiografía por tomografía computarizada para ver si hay vasos sanguíneos anormales en el cerebro que puedan haber causado el accidente cerebrovascular.
- Se puede hacer una ecocardiografía si el accidente cerebrovascular pudo haber sido causado por un coágulo sanguíneo proveniente del corazón.
- Un dúplex carotídeo (un tipo de ecografía) puede mostrar si el estrechamiento de las arterias del cuello (estenosis carotídea) llevó a un accidente cerebrovascular.
- Una angiografía de la cabeza puede revelar cuál vaso sanguíneo está bloqueado o sangrando y ayudarle al médico a decidir si la arteria se puede reabrir usando una sonda delgada.
- Los exámenes de laboratorio incluirán un conteo sanguíneo completo (CSC), tiempo de sangría y exámenes de la coagulación sanguínea (tiempo de protrombina o tiempo parcial de tromboplastina). También se verificará en nivel de azúcar y colesterol en la sangre.
- Un electrocardiograma (ECG) y un monitoreo del ritmo cardíaco pueden ayudar a determinar si un latido cardíaco irregular (como fibrilación auricular) causó el accidente cerebrovascular.
- También se puede efectuar una punción raquídea (examen del líquido cefalorraquídeo).
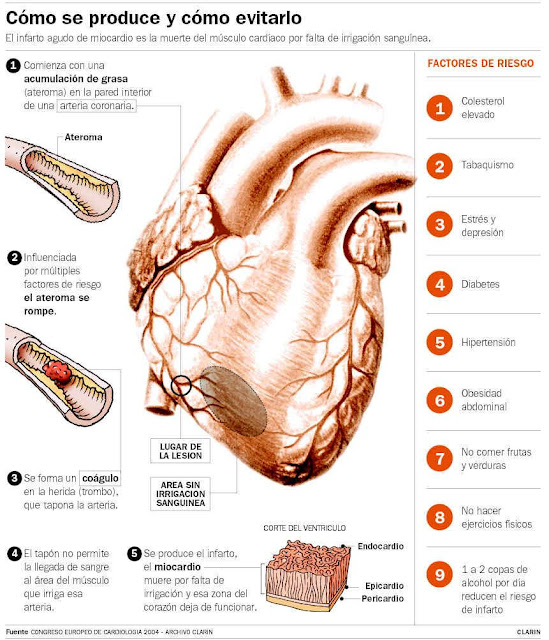
Infarto al miocardio
¿Qué es un ataque cardíaco (infarto de miocardio)?
El ataque cardíaco también se denomina “infarto de miocardio” (myocardial infarction, MI). Un ataque cardíaco tiene lugar cuando se produce un bloqueo del flujo sanguíneo en uno o más de los vasos sanguíneos coronarios (arterias) que suministran sangre al músculo cardíaco.
¿Cómo se produce un ataque cardíaco?
Un ataque cardíaco puede producirse cuando las arterias coronarias se bloquean debido a la enfermedad arterial coronaria (coronary artery disease, CAD). Este bloqueo se debe a la acumulación de depósitos adiposos (placa) en las paredes de las arterias. Este proceso se denomina aterosclerosis. A medida que se acumula placa, la arteria se estrecha y el flujo sanguíneo disminuye.
Muchos ataques cardíacos son provocados por placas “inestables”. Una placa inestable es un depósito de grasa que desencadena una respuesta inflamatoria en el cuerpo. Este proceso inflamatorio provoca que los depósitos de placa se debiliten y rompan.
Cuando la placa se rompe, puede formarse un coágulo de sangre que bloqueará parcial o totalmente la arteria. El área del músculo cardíaco a la cual la arteria suministra sangre y oxígeno deja de recibir suficiente cantidad de sangre y oxígeno. El músculo cardíaco se daña, lo que produce un ataque cardíaco.
Es posible que se necesiten medicamentos y procedimientos de intervención coronaria como la angioplastia, la aterectomía y la colocación de un stent para restablecer el flujo sanguíneo, optimizar la función cardíaca y limitar el tamaño del ataque cardíaco.
Conozca los factores de riesgo de un ataque cardíaco
 Presión arterial alta (presión arterial mayor que 130/85).
Presión arterial alta (presión arterial mayor que 130/85). - Colesterol en sangre alto.
- Colesterol HDL bajo (demasiado poco “colesterol bueno”).
- Fumar cigarrillos.
- Un estilo de vida que no incluya actividad física.
- Sobrepeso.
- Diabetes.
- Estrés.
- Consumo excesivo de alcohol.
- Tener padres con enfermedad cardíaca.
- Otras tendencias en investigación:
Aumento de los niveles de proteína C reactiva.
Aumento de los niveles de homocisteína.
Aumento de los niveles de lipoproteínas – Lp(a).
Pruebas para evaluar su corazón
Su médico le indicará que se realice las siguientes pruebas para determinar si está teniendo un ataque cardíaco:
- Enzimas cardíacas (CPK, troponina): análisis de sangre para determinar si el músculo cardíaco ha sufrido daños.
- Electrocardiograma (ECG o EKG): prueba que mide y registra la actividad eléctrica del corazón. Cuando su músculo cardíaco está dañado, pueden surgir irregularidades eléctricas en la frecuencia cardíaca o el ritmo cardíaco.
- Radiografía de tórax: una radiografía de tórax puede indicar un tamaño anormal del corazón y signos de insuficiencia cardíaca (bombeo deficiente del corazón).
También es posible que se le realicen las siguientes pruebas para seguir evaluando su afección:
- Ecocardiograma: prueba no invasiva para evaluar la estructura y el movimiento de la función cardíaca, las válvulas cardíacas y el flujo sanguíneo a través del corazón. El ecocardiograma utiliza ultrasonido (ondas de sonido de alta frecuencia) para crear una imagen del corazón en una pantalla (monitor) de televisión. Esta prueba identifica si un área del corazón ha sido dañada por un ataque cardíaco.
- Cateterismo cardíaco y angiografía coronaria: el cateterismo cardíaco es un procedimiento no quirúrgico invasivo. La angiografía coronaria es un procedimiento radiológico especializado que se realiza como parte de un cateterismo cardíaco. El cateterismo cardíaco y la angiografía coronaria se realizan para estudiar la estructura de las arterias que suministran sangre al
músculo cardíaco y para evaluar la función de la cámara de bombeo principal del corazón. Durante el cateterismo cardíaco, el cardiólogo inserta un pequeño tubo hueco (catéter) en una arteria o vena, y luego lo introduce en el corazón. El cardiólogo inyecta material de contraste (colorante radiológico) a través del catéter para visualizar las arterias y poder detectar cualquier bloqueo o estrechamiento que puedan presentar.
- “Prueba de esfuerzo” con gammagrafía de perfusión miocárdica
(Myocardial Perfusion Imaging, MPI) (Persantine-talio): estas pruebas ayudan a identificar los problemas de flujo sanguíneo al corazón. Se inyectan pequeñas cantidades de un material radiactivo en el torrente sanguíneo por vía intravenosa. Cámaras especiales pueden detectar el material radiactivo a medida que fluye a través del corazón.









No hay comentarios:
Publicar un comentario